Цирроз
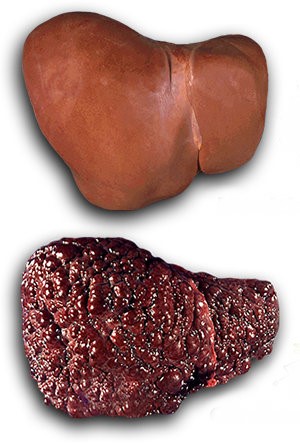
Среди основных причин смерти цирроз занимает лидирующие позиции. Каждый год от этой болезни умирает около 40 миллионов человек.
Циррозом называют хроническое заболевание печени, характеризующееся полным разрушением ее функциональных тканей. При этом происходит их тотальное замещение соединительными клетками.
Как выглядит и ощущается печень при циррозе?
Печень увеличивается в размерах, становится плотной, шероховатой, приобретает неоднородную структуру. Патология сопровождается появлением острых болей, значительным повышением давления, кровотечениями различного происхождения.
На первой стадии печень компенсаторно увеличивается в размерах, а затем становится бугристой и значительно уменьшается. Это приводит к нарушению венозного оттока от органов брюшной полости. Жидкая часть крови переходит в брюшную полость в большом количестве. Увеличивается живот, сдавливаются органы брюшной полости. Нарушение оттока крови приводит к образованию дополнительных путей оттока через вены передней брюшной стенки. Эти вены значительно расширяются – симптом «голова медузы». Появляется варикозное расширение вен пищевода. Они становятся сильно расширенными, стенки их истончаются. При разрыве вены возникает массивное кровотечение, часто фатальное для больного. Это одно из частых разрешений цирроза печени. На фоне застоя венозной крови оказывается дополнительная нагрузка на сердечную мышцу. Возникает истощение сердца, сердечная недостаточность.
Изменения в строении органа являются необратимыми, обычно смерть наступает в течение 2–4 лет с момента выявления болезни. У мужчин цирроз встречается в 3 раза чаще, чем у женщин. Этому заболеванию наиболее подвержены люди старше 40 лет.
Причины
Развитие цирроза может быть обусловлено различными причинами. Среди наиболее распространенных:
- злоупотребление алкоголем и курение – алкоголь и никотин оказывают негативное воздействие на клетки печени, развивается их воспаление. В дальнейшем это приводит к полному разрушению органа. Алкоголизм является причиной развития цирроза в 40–80% случаев в зависимости от региона;
- вирусные гепатиты (B, D, C) – фиброзное превращение ткани происходит преимущественно при заболевании гепатитом типа С. При наличии в анамнезе пациента гепатитов В и D в печени развивается воспаление, постепенно переходящее в хроническую форму, а при отсутствии адекватного лечения, постепенно развивается цирроз;
- недостаточность питания, нарушения обмена веществ при сахарном диабете, тиреотоксикозе;
- патологии желчевыводящих протоков – длительный застой желчи в протоках способствует ее накоплению в печени, вызывая воспаление ее клеток и провоцируя цирроз. Застой желчи вызывается:
- врожденными аномалиями желчных путей, заключающимися в их сужении;
- нарушением проходимости протока вследствие образования камней или опухоли;
- длительное применение токсичных медикаментов, в том числе снотворных, противомикробных и противовирусных препаратов, а также антибиотиков.
К редким причинам развития патологии относят:
- аутоиммунное поражение, при котором организм принимает собственные клетки за чужие и уничтожает их;
- метаболические нарушения, проявляющиеся в накоплении железа в печени, что способствует разрушению ее клеток. Постепенно развивается аутоиммунный гепатит, который с течением времени трансформируется в цирроз;
- застой крови, формирующийся вследствие сердечной недостаточности и иных патологий сердечно-сосудистой системы;
- гельминтозные заболевания;
- оперативные вмешательства, проводимые на кишечнике.
До 30% случаев возникновения цирроза остаются невыясненными.
Симптомы и признаки
Течение цирроза обусловлено наличием совокупности характерных признаков. На начальных стадиях может протекать бессимптомно или с минимальными проявлениями:
- кожным зудом;
- метеоризмом;
- постоянным чувством сытости;
- снижением работоспособности.
О прогрессировании патологического состояния свидетельствуют:
- увеличение размера печени – провоцируется разрастанием соединительной ткани;
- болевые ощущения в правом подреберье – чаще всего возникают после еды или физической нагрузки. Появление болей обуславливается увеличенным объемом самого органа, а также растяжением капсулы, содержащей нервные рецепторы;
- отсутствие аппетита, постоянные тошнота и рвота, чувство горечи во рту;
- повышение температуры вследствие хронического воспалительного процесса;
- желтуха – развивается из-за повышенного содержания в крови билирубина и наличии проблем с его оттоком в пищеварительный тракт;
- специфическое утолщение пальцев рук, изменение структуры ногтей.
Также на цирроз могут указывать:
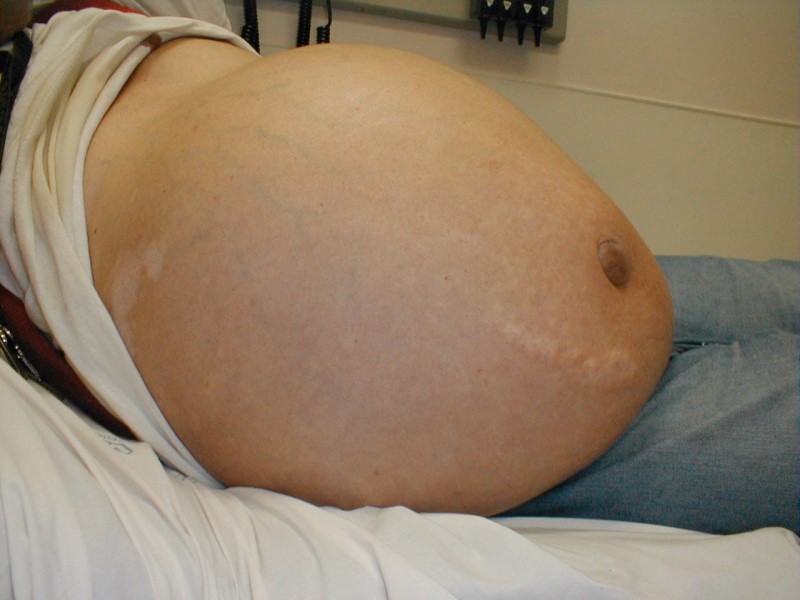
- скопление жидкости в брюшной полости и увеличение вследствие этого объема живота;
- уплотнение и рост молочных желез у мужчин;
- покраснение ладоней (эритема);
- сосудистые звездочки на лице и теле;
- повышенная отечность;
- снижение массы тела.
При осмотре специалистом может быть выявлено увеличение размера печени, при этом она становится более плотной на ощупь, а ее края приобретают заостренную форму. При пальпации может выявляться узловатость. На начальной стадии болезни происходит равномерное увеличение обеих частей органа, на поздней отмечается значительное увеличение левой доли.
Стадии цирроза
Цирроз является постоянно прогрессирующим заболеванием. Нарушения в работе печени негативно сказываются на функционировании организма в целом. В настоящее время специалисты выделяют 4 стадии болезни:
- 1 стадия (компенсации) – выражается появлением незначительных жалоб на общую слабость, снижение работоспособности, нарушения со стороны пищеварительной системы, незначительное повышение температуры. При пальпации может быть отмечено увеличение печени в размерах, при этом поверхность ее остается ровной, без узлов. При надавливании могут возникать болевые ощущения;
- 2 стадия (субкомпенсации) – проявляется дальнейшим развитием воспалительного процесса в печени. При этом исходная ткань начинает замещаться соединительной. Кожа пациента приобретает желтушный оттенок, температура повышается до значений более 38°C, возникает непроходящее чувство тошноты, иногда сопровождающееся рвотой, кал и моча меняют свой привычный цвет. Часто наблюдается значительное выпячивание живота, провоцируемое скоплением жидкости в брюшной полости;
- 3 стадия (декомпенсации) – отличается значительным ухудшением состояния пациента. Наблюдается полный упадок сил, диарея и рвота становятся постоянными, мышцы верхних конечностей атрофируются. Развиваются серьезные осложнения – пневмония, сепсис, тромбоз, открываются анальное, носовое кровотечения. Значительно увеличивается вероятность смертельного исхода;
- 4 стадия (терминальная) – характеризуется изменением размера и формы печени и селезенки, возникновением обширных кровотечений. Пациент впадает в печеночную кому, из которой, как правило, не выходит.
Классификация
Цирроз является заболеванием, для которого характерно множество симптомов различной направленности. Поэтому в настоящее время для наиболее точной дифференциации специалистами используется несколько классификаций.
В зависимости от определения причин возникновения патологии используют этиологическую классификацию. Среди наиболее распространенных причин выделяют циррозы:
- алкогольный – провоцируется чрезмерным употреблением алкоголя на протяжении 5–7 лет. Токсическое воздействие этилового спирта приводит к гибели тканей органа;
- вирусный – развивается при инфицировании человека вирусными гепатитами;
- лекарственный – возникает при бесконтрольном применении токсичных лекарственных препаратов;
- застойный – связан с отмирание клеток печени по причине нехватки кислорода и венозного застоя, особенно в области воротной вены. Встречается преимущественно у людей в возрасте 45–50 лет, страдающих сердечно-сосудистыми заболеваниями;
- обменно-алиментарный – развивается вследствие нарушения липидного обмена. При этом воспалительный процесс не возникает;
- первичный билиарный – является хроническим процессом аутоиммунного характера, отличающимся постепенным поражением внутрипеченочных желчных каналов и приводящим к их непроходимости. В результате нарушается процесс желчевыделения, а токсические продукты перестают выводиться из организма;
- вторичный билиарный – представлен выраженной фиброзно-узловой перестройкой физиологических тканей.
Морфологическая классификация рассматривает циррозы:
- мелкоузловой;
- крупноузловой;
- смешаный;
- неполный септальный.
Диагностика
Постановка диагноза производится гастроэнтерологом или врачом – гепатологом на совокупности проведенных лабораторных анализов и инструментальных исследований.
В первую очередь показаны:
- общий анализ крови. При возникновении цирроза у пациента отмечаются снижение количества эритроцитов и тромбоцитов, уровень гемоглобина в крови также заметно снижается. Одновременно отмечается рост числа лейкоцитов и увеличение скорости оседания эритроцитов;
- биохимический анализ крови – для патологии типичны значительное увеличение уровня билирубина, глюкозы, щелочной фосфатазы. При этом снижаются показатели фибриногена, протромбина, кальция и натрия;
- исследование на маркеры гепатита – в случае, если цирроз формируется вследствие заболевания вирусным гепатитом, в крови будут обнаружены соответствующие положительные маркеры;
- ультразвуковое исследование – позволяет выявить изменение размеров, формы и области наличия воспалительных процессов;
- компьютерная томография – исследование продольных срезов печени для определения размеров, формы, обнаружения узлов;
- биопсия – исследование позволяет досконально выявить, какой тканью образована печень – исходной или замещенной соединительной.
Лечение
Для успешного лечения пациентов с циррозом печени необходимо решать следующие задачи:
- остановить процесс замещения тканей печени;
- избавить пациента от неприятных симптомов;
- снизить нагрузку на кровеносную систему;
- предупредить возможные осложнения.
Терапевтические методы и лекарственные препараты подбираются лечащим врачом индивидуально с учетом этиологии цирроза и стадии болезни. В стандартную схему обычно включаются следующие препараты:
- гепатопротекторы (Лив.52, эссенциале) – предназначены для защиты функциональных клеток печени от повреждений, увеличения скорости обменных процессов и выделения желчи. Схема приема препарата подбирается индивидуально;
- глюкокортикоиды – синтетические гормоны, аналогичные естественным, которые вырабатываются надпочечниками. Применение показано при быстром прогрессировании цирроза, нарушении оттока желчи, при энцефалопатии;
- витамины группы В – назначаются для улучшения обменных процессов в органе. Прием производится курсами не реже 2 раз в год в дозировке до 50 мг однократно;
- желчные кислоты (например, урсодезоксихолевая) – стимулируют сокращение желчного пузыря и вывод из него желчи. Препарат назначается в дозировке 10 мг/кг, принимается перед сном;
- ферменты поджелудочной железы (панкреатин, мезим) позволяют устранить тошноту, рвоту, вздутие. Принимаются по одной таблетке 2 раза в день вместе с едой;
- прокинетики (метоклопрамид) – улучшают моторику кишечника, устраняют рвотные позывы. Рекомендован трехкратный прием препарата в течение суток;
- противовирусные препараты (интерферон) назначаются в случае вирусного происхождения патологии.
Также специалистами могут быть рекомендованы к приему гормональные препараты, адсорбенты, пробиотики.
При скоплении жидкости в брюшной полости производят ее откачку, при необходимости в условии стационара назначается переливание крови.
При тяжелом течении болезни, ее быстром прогрессировании, наличии осложнений единственным надежным методом лечения считается трансплантация донорской печени.
Диета и другие рекомендации для больных циррозом
При выявлении цирроза особенно важно соблюдать рекомендации врача. Необходим полный отказ от курения и приема алкоголя. В обязательном порядке требуется соблюдение строгой диеты:
- количество потребляемых белков не должно превышать 1,5 г на 10 кг массы тела пациента;
- прием в пищу жиров ограничивается 90 г, половина из них должна быть растительного происхождения;
- допускается потребление до 500 г углеводов. При этом нужно учитывать общий вес пациента, а также его пищевые привычки;
- предпочтение следует отдавать рыбе и морепродуктам, мясным блюдам из крольчатины, свежим овощам;
- необходимо ограничивать потребление соли;
- рекомендован прием пищи, приготовленной на пару;
- следует полностью отказаться от продуктов с консервантами, а также полуфабрикатов, копченых блюд.
При возникновении отеков или асцита количество ежедневно выпиваемой жидкости следует ограничить до 1 литра.
После консультации с лечащим врачом можно использовать фитотерапевтические методы лечения:
- отвар листьев сены для улучшения работы кишечника (2 столовые ложки сухой травы заливаются стаканом воды и кипятятся в течение 5 минут на водяной бане);
- отвар коры ивы – свежую кору ивы залить водой, довести до кипения и варить 15 минут, затем дать настояться в течение суток. Принимать по трети стакана 3 раза в день перед едой.
Сколько живут люди с циррозом?
На сегодняшний день цирроз является неизлечимой патологией. Ее развитие происходит медленно и может достигать 15 лет. При выявлении болезни на поздних стадиях смерть наступает в течение 3–4 лет. При этом пациент испытывает сильные боли. Однако при обнаружении цирроза на ранних стадиях и соблюдении точных рекомендаций лечащих специалистов возможна полноценная жизнь в течение достаточно длительного периода.
Возможные осложнения болезни
При отсутствии квалифицированной помощи и продолжении злоупотребления алкоголем, возможно развитие серьезных осложнений:
- асцита;
- почечной недостаточности;
- возникновение кровотечений;
- печеночной комы;
- энцефалопатии.
В качестве профилактических мер специалисты рекомендуют полностью оказаться от табака и алкоголя, вести здоровый образ жизни, своевременно лечить вирусные заболевания. Внимательное отношение к собственному здоровью позволит не пропустить первые признаки болезни и своевременно начать лечение.
Узнайте мнение специалистов о циррозе печени из видео.
 Лечение чистотелом заболеваний печени и желчевыводящих путей
Лечение чистотелом заболеваний печени и желчевыводящих путей Симптомы заболеваний печени и желчевыводящих путей
Симптомы заболеваний печени и желчевыводящих путей Атеросклероз сосудов - симптомы и лечение
Атеросклероз сосудов - симптомы и лечение Боковой амиотрофический склероз
Боковой амиотрофический склероз Вред алкоголя на организм человека
Вред алкоголя на организм человека Желтуха - причины, симптомы и лечение
Желтуха - причины, симптомы и лечение Желчнокаменная болезнь - общие сведения
Желчнокаменная болезнь - общие сведения